Atualizado em 20/04/2023 às 08:35
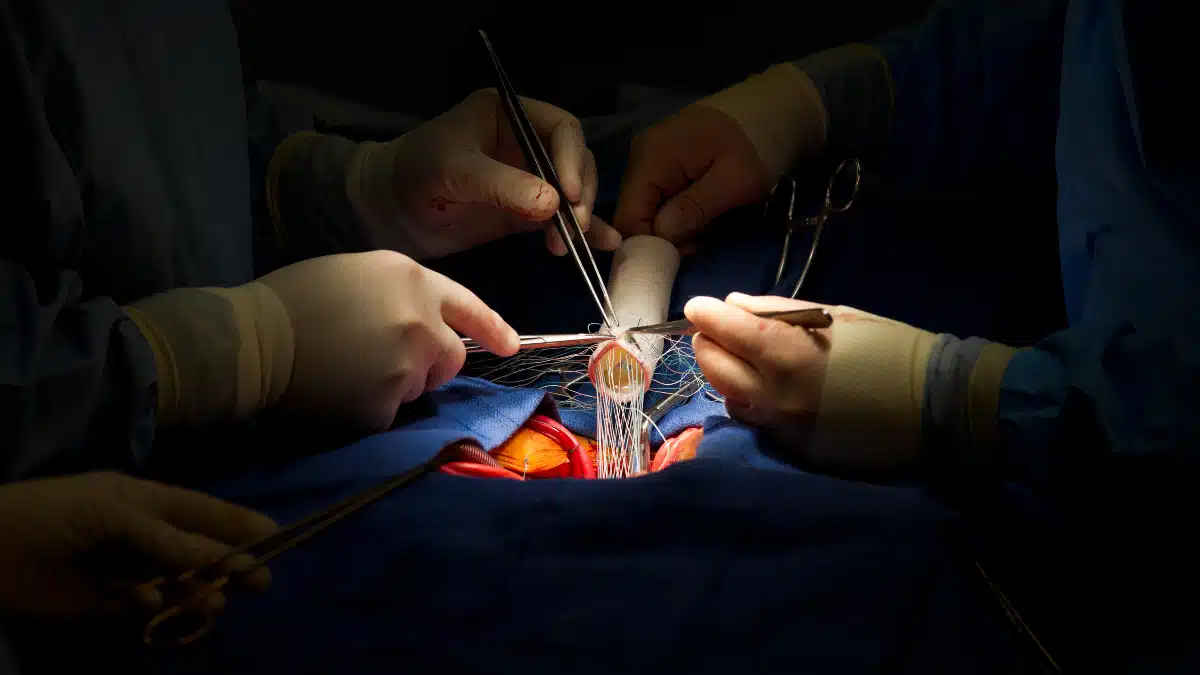
Cirurgia cardíaca, ou cirurgia cardiovascular, é uma cirurgia no coração ou grandes vasos realizados por cirurgiões cardíacos. A primeira cirurgia no coração bem sucedida, sem complicações, foi realizada pelo Dr. Ludwig Rehn, que reparou uma facada no ventrículo direito.
É frequentemente usado para tratar complicações da doença cardíaca isquêmica (por exemplo, com revascularização do miocárdio); para corrigir doenças cardíacas congênitas; ou para tratar doenças cardíacas valvulares de várias causas, incluindo endocardite, doença cardíaca reumática e aterosclerose. Inclui também transplante de coração.
História da Cirurgia cardíaca
Século 19
As primeiras operações no pericárdio (o saco que envolve o coração) ocorreram no século 19 e foram realizadas por Francisco Romero (1801), Dominique Jean Larrey (1810), Henry Dalton (1891) e Daniel Hale Williams. (1893). A primeira cirurgia no próprio coração foi realizada por Axel Cappelen em 4 de setembro de 1895 no Rikshospitalet em Kristiania, agora Oslo.
Cappelen ligou uma artéria coronária hemorrágica em um homem de 24 anos que havia sido esfaqueado na axila esquerda e estava em choque profundo na chegada. O acesso foi através de uma toracotomia esquerda. O paciente acordou e pareceu bem durante 24 horas, mas adoeceu com febre e morreu três dias após a cirurgia por mediastinite.
A primeira cirurgia bem sucedida no coração, sem complicações, foi realizada pelo Dr. Ludwig Rehn, de Frankfurt, Alemanha, que reparou uma facada no ventrículo direito em 7 de setembro de 1896.
Século 20
Cirurgia nos grandes vasos (por exemplo, reparo da coarctação da aorta, criação de derivação de Blalock-Thomas-Taussig, fechamento do canal arterial) tornou-se comum após a virada do século. No entanto, as operações nas válvulas cardíacas eram desconhecidas até que, em 1925, Henry Souttar operou com sucesso em uma jovem com estenose da valva mitral.
Fez uma abertura no apêndice do átrio esquerdo e inseriu um dedo para palpar e explorar a valva mitral lesada. O paciente sobreviveu por vários anos, mas os colegas de Souttar consideraram o procedimento injustificado, e ele não pôde continuar.
A cirurgia cardíaca mudou significativamente após a Segunda Guerra Mundial. Em 1947, Thomas Holmes Sellors (1902-1987) do Hospital Middlesex, em Londres, operou um paciente com tetralogia de Fallot com estenose pulmonar e dividiu com sucesso a válvula pulmonar estenosada.
Em 1948, Russell Brock, provavelmente sem saber do trabalho de Sellors, usou um dilatador especialmente projetado em três casos de estenose pulmonar. Mais tarde naquele ano, ele projetou um soco para ressecar um infundíbulo estenosado, que é frequentemente associado à tetralogia de Fallot. Muitos milhares dessas operações “cegas” foram realizadas até a introdução da circulação extracorpórea possibilitar a cirurgia direta nas válvulas.
Também em 1948, quatro cirurgiões realizaram operações de sucesso para estenose da valva mitral resultante de febre reumática. Horace Smithy (1914–1948), de Charlotte, usou um valvulótomo para remover uma parte da válvula mitral de um paciente, enquanto três outros médicos – Charles Bailey (1910–1993), do Hospital Universitário Hahnemann, na Filadélfia; Dwight Harken em Boston; e Russell Brock, do Guy’s Hospital, em Londres – adotaram o método de Souttar. Todos os quatro homens começaram seu trabalho independentemente um do outro em um período de alguns meses. Desta vez, a técnica de Souttar foi amplamente adotada, com algumas modificações.
A primeira correção intracardíaca bem-sucedida de um defeito cardíaco congênito usando hipotermia foi realizada pelos drs. C. Walton Lillehei e F. John Lewis na Universidade de Minnesota em 2 de setembro de 1952. Em 1953, Alexander Alexandrovich Vishnevsky realizou a primeira cirurgia cardíaca sob anestesia local. Em 1956, o Dr. John Carter Callaghan realizou a primeira cirurgia de coração aberto documentada no Canadá.
Alfred Blalock, Helen Taussig e Vivien Thomas realizaram a primeira operação cardíaca pediátrica bem-sucedida no Hospital Johns Hopkins em 29 de novembro de 1944, uma reparação total da tetralogia de Fallot em uma menina de um ano de idade.
Cirurgia de coração aberto
Cirurgia de coração aberto é qualquer tipo de cirurgia em que um cirurgião faz uma grande incisão (corte) no peito para abrir as costelas e operar no coração. “Aberto” refere-se ao peito, não ao coração. Dependendo do tipo de cirurgia, o cirurgião também pode abrir o coração.
O Dr. Wilfred G. Bigelow, da Universidade de Toronto, descobriu que os procedimentos que envolvem a abertura do coração do paciente poderiam ser realizados melhor em um ambiente sem sangue e sem movimento.
Portanto, durante essa cirurgia, o coração é temporariamente parado e o paciente é colocado em circulação extracorpórea, o que significa que uma máquina bombeia seu sangue e oxigênio. Como a máquina não pode funcionar da mesma maneira que o coração, os cirurgiões tentam minimizar o tempo que o paciente passa nela.
A circulação extracorpórea foi desenvolvida após os cirurgiões perceberem as limitações da hipotermia na cirurgia cardíaca: os reparos intracardíacos complexos levam tempo, e o paciente precisa de fluxo sanguíneo para o corpo (particularmente para o cérebro), bem como função cardíaca e pulmonar.
Em 1953, o Dr. John Heysham Gibbon, da Faculdade de Medicina de Jefferson, na Filadélfia, relatou o primeiro uso bem-sucedido da circulação extracorpórea por meio de um oxigenador, mas abandonou o método após falhas subseqüentes.
Em 1954, o Dr. Lillehei realizou uma série de operações bem-sucedidas com a técnica de controle cruzado, na qual a mãe ou pai do paciente era usado como uma “máquina de coração-pulmão”. O Dr. John W. Kirklin, da Mayo Clinic, foi o primeiro a usar um oxigenador de bomba do tipo Gibbon.
Nazih Zuhdi realizou a primeira cirurgia de coração aberto de hemodiluição intencional em Terry Gene Nix, 7 anos, em 25 de fevereiro de 1960, no Mercy Hospital, em Oklahoma City. A operação foi um sucesso; no entanto, Nix morreu três anos depois. Em março de 1961, Zuhdi, Carey e Greer realizaram uma cirurgia de coração aberto em uma criança de 3 anos e meio, usando a máquina de hemodiluição intencional total.
Cirurgia moderna do coração batendo
No início da década de 1990, os cirurgiões começaram a realizar revascularização do miocárdio sem circulação extracorpórea. Nessas operações, o coração continua batendo durante a cirurgia, mas estabiliza-se para fornecer uma área de trabalho quase parada na qual conectar um vaso de conduto que contorna um bloqueio.
O vaso de conduto usado com frequência é a veia safena. Esta veia é colhida usando uma técnica conhecida como colheita de vasos endoscópicos (EVH).
Transplante de coração
Em 1945, o patologista soviético Nikolai Sinitsyn transplantou com sucesso um coração de um sapo para outro e de um cachorro para outro.
Norman Shumway é amplamente considerado o pai do transplante de coração humano, embora o primeiro transplante de coração adulto do mundo tenha sido realizado por um cirurgião cardíaco sul-africano, Christiaan Barnard, usando técnicas desenvolvidas por Shumway e Richard Lower. Barnard realizou o primeiro transplante em Louis Washkansky em 3 de dezembro de 1967 no Hospital Groote Schuur na Cidade do Cabo.
Adrian Kantrowitz realizou o primeiro transplante de coração pediátrico em 6 de dezembro de 1967 no Maimonides Hospital (hoje Maimonides Medical Center), em Brooklyn, Nova York, apenas três dias depois. Shumway realizou o primeiro transplante de coração em adultos nos Estados Unidos em 6 de janeiro de 1968 no Stanford University Hospital.
Revascularização do miocárdio
A cirurgia de revascularização miocárdica, também chamada de revascularização, é um procedimento cirúrgico comum para criar um caminho alternativo para fornecer suprimento de sangue ao coração e ao corpo, com o objetivo de prevenir a formação de coágulos. Isso pode ser feito de várias maneiras, e as artérias usadas podem ser retiradas de várias áreas do corpo.
As artérias são tipicamente colhidas do tórax, braço ou punho e, em seguida, presas a uma porção da artéria coronária, aliviando a pressão e limitando os fatores de coagulação nessa área do coração.
O procedimento é tipicamente realizado por causa da doença arterial coronariana (DAC), na qual uma substância semelhante à placa se acumula na artéria coronária, a principal via que transporta sangue rico em oxigênio para o coração. Isso pode causar um bloqueio e / ou uma ruptura, o que pode levar a um ataque cardíaco.
Cirurgia minimamente invasiva
Como alternativa à cirurgia de coração aberto, que envolve uma incisão de cinco a oito polegadas na parede torácica, o cirurgião pode realizar um procedimento endoscópico realizando incisões muito pequenas através das quais uma câmera e ferramentas especializadas são inseridas.
Na cirurgia cardíaca assistida por robô, uma máquina controlada por um cirurgião cardíaco é usada para realizar um procedimento. A principal vantagem disso é o tamanho da incisão necessária: três pequenos orifícios em vez de uma incisão grande o suficiente para as mãos do cirurgião.
Procedimentos pós-cirúrgicos
Como com qualquer procedimento cirúrgico, a cirurgia cardíaca requer precauções pós-operatórias para evitar complicações. O cuidado da incisão é necessário para evitar a infecção e minimizar as cicatrizes. Inchaço e perda de apetite são comuns.
A recuperação da cirurgia de coração aberto começa com cerca de 48 horas em uma unidade de terapia intensiva, onde a freqüência cardíaca, a pressão arterial e os níveis de oxigênio são monitorados de perto. Tubos torácicos são inseridos para drenar o sangue ao redor do coração e dos pulmões. Após a alta hospitalar, meias de compressão podem ser recomendadas para regular o fluxo sanguíneo.
Riscos
O avanço da cirurgia cardíaca e as técnicas de circulação extracorpórea reduziram muito as taxas de mortalidade desses procedimentos. Por exemplo, atualmente, estima-se que os reparos de defeitos cardíacos congênitos tenham de 4-6% de mortalidade.
Uma grande preocupação com a cirurgia cardíaca é o dano neurológico. O acidente vascular cerebral ocorre em 2 a 3% de todas as pessoas submetidas a cirurgia cardíaca, e a taxa é maior em pacientes com outros fatores de risco para acidente vascular cerebral. Uma complicação mais sutil atribuída à circulação extracorpórea é a síndrome pós-perfusão, às vezes chamada de “cabeça de bomba”.
Os sintomas neurocognitivos da síndrome de pós-perfusão foram inicialmente considerados permanentes, mas se mostraram transitórios, sem comprometimento neurológico permanente.
A fim de avaliar o desempenho de unidades cirúrgicas e cirurgiões individuais, um modelo de risco popular foi criado chamado o EuroSCORE. São necessários vários fatores de saúde de um paciente e, usando coeficientes de regressão logística pré-calculados, tentativas de quantificar a probabilidade de que eles sobreviverão até a alta. No Reino Unido, o EuroSCORE foi usado para fornecer uma análise detalhada de todos os centros de cirurgia cardiotorácica e para indicar se as unidades e seus cirurgiões atuavam dentro de uma faixa aceitável. Os resultados estão disponíveis no site da Care Quality Commission.
Outra importante fonte de complicações são as alterações neuropsicológicas e psicopatológicas após cirurgia de coração aberto. Um exemplo é a síndrome de Skumin, descrita por Victor Skumin em 1978, que é uma “síndrome psicopatológica cardioprontológica” associada a implantes de válvulas cardíacas mecânicas e caracterizada por medo irracional, ansiedade, depressão, distúrbio do sono e fraqueza.
Redução de risco
Uma revisão sistemática da Cochrane de 2012 encontrou evidências de que a fisioterapia pré-operatória reduziu as complicações pulmonares pós-operatórias, como pneumonia e atelectasia, em pacientes submetidos a cirurgias cardíacas eletivas. Além disso, os pesquisadores descobriram que a fisioterapia pré-operatória diminuiu o tempo de internação em mais de três dias em média.
Uma revisão da Cochrane de 2013 mostrou que tanto a prevenção farmacológica quanto a não farmacológica reduzem o risco de fibrilação atrial após uma operação e reduzem o tempo de internação hospitalar. Nenhuma diferença na mortalidade pode ser demonstrada.
Há evidências de que parar de fumar pelo menos quatro semanas antes da cirurgia pode reduzir o risco de complicações pós-operatórias.
Leia também:
Referências
Aris A. (setembro de 1997). “Francisco Romero o primeiro cirurgião de coração”. Ann. Thorac. Surg. 64 (3): 870-1. doi: 10.1016 / S0003-4975 (97) 00760-1. PMID 9307502.
“Pioneiros em Cirurgia Acadêmica”. Biblioteca Nacional de Medicina dos EUA.
Westaby, Stephen; Bosher, Cecil. Marcos em Cirurgia Cardíaca. ISBN 1-899066-54-3.
Baksaas ST; Solberg S (janeiro de 2003). “Verdens første hjerteoperasjon”. Tidsskr Nor Lægeforen. 123 (2): 202-4.
Absolon KB, Naficy MA (2002). Primeira operação cardíaca bem sucedida em um ser humano, 1896: uma documentação: a vida, os tempos e o trabalho de Ludwig Rehn (1849-1930). Rockville, MD: Kabel, 2002
Johnson SL (1970). História da Cirurgia Cardíaca, 1896-1955. Baltimore: Johns Hopkins Press. p. 5
Dicionário da Biografia Nacional – Henry Souttar (2004–08)
Harold Ellis (2000) Uma História da Cirurgia, página 223+
Lawrence H Cohn (2007), Cirurgia Cardíaca no Adulto, página 6+
“Sobre Horace G. Smithy, MD”. Universidade Médica da Carolina do Sul. Arquivado a partir do original em 2015-11-30. Recuperado em 2017-05-05.
Para curar o coração de uma criança: Helen Taussig, M.D. Joyce Baldwin, Walker e Company New York, 1992
“Uma visão geral da cirurgia cardíaca – Instituto do Coração do Texas”. www.texasheart.org.
Warren, Cliff, Dr. Nazih Zuhdi – Sua Obra Científica Fez Todos os Caminhos Levar a Oklahoma City, em Distinctly Oklahoma, novembro de 2007, p. 30–33
McRae, D. (2007). Todo segundo conta. Berkley
“Memórias do Coração”. Doylestown, Pensilvânia: Intelligencer diário. 29 de novembro de 1987. p. A – 18.
“O que é enxerto de bypass da artéria coronária? – NHLBI, NIH”. www.nhlbi.nih.gov. Recuperado 2016-07-08.
“Cirurgia Cardíaca Aberta – Cirurgia Cardíaca – University of Rochester Medical Center”. www.urmc.rochester.edu.
Cirurgia cardíaca aberta: Enciclopédia Médica MedlinePlus. (2016, 2 de fevereiro). Extraído em 15 de fevereiro de 2016
“Cirurgia Cardíaca | Cuidados Incisionais”. my.clevelandclinic.org. Recuperado 2016-07-08.
“O que esperar após a cirurgia cardíaca” (PDF). sts.org. Recuperado em 8 de julho de 2016.
“O que esperar após revascularização do miocárdio – NHLBI, NIH”. www.nhlbi.nih.gov. Recuperado 2016-07-08.
Stark J; Gallivan S; Lovegrove J; et al. (Março de 2000). “Taxas de mortalidade após cirurgia para defeitos cardíacos congênitos em crianças e desempenho dos cirurgiões”. Lanceta. 355 (9208): 1004-7. doi: 10.1016 / S0140-6736 (00) 90001-1. PMID 10768449.
Klitzner TS; Lee M; Rodriguez S; Chang RK (maio de 2006). “Disparidade relacionada ao sexo na mortalidade cirúrgica em pacientes pediátricos”. Congenit Heart Dis. 1 (3): 77-88. doi: 10.1111 / j.1747-0803.2006.000.000.x. PMID 18377550.
Naylor AR, Bown MJ (2011). “Acidente vascular cerebral após cirurgia cardíaca e sua associação com doença carotídea assintomática: uma revisão sistemática atualizada e meta-análise”. Eur J Vasc Endovasc Surg. 41 (5): 607-24. doi: 10.1016 / j.ejvs.2011.02.016. PMID 21396854.
Newman M; Kirchner J; Phillips-Bute B; Gaver V; Grocott H; et al. (2001). “Avaliação longitudinal da função neurocognitiva após cirurgia de revascularização do miocárdio”. N Engl J Med. 344 (6): 395-402. doi: 10.1056 / NEJM200102083440601. PMID 11172175.
Van Dijk D; Jansen E; Hijman R; Nierich A; Diephuis J; et al. (2002). “Resultado cognitivo após cirurgia de revascularização do miocárdio sem circulação extracorpórea e com CEC: um estudo randomizado”. JAMA 287 (11): 1405-12. doi: 10.1001 / jama.287.11.1405. PMID 11903027.
“Cópia arquivada”. Arquivado desde o original em 2011-11-05. Retirado 2011-10-21. Site CQC para resultados de cirurgia cardíaca no Reino Unido por 3 anos, encerrando em março de 2009
Bendet, Ya UMA.; Morozov, S. M .; Skumin, V. A. (1980). “Aspectos psicológicos da reabilitação de pacientes após o tratamento cirúrgico de defeitos cardíacos” Psikologicheskie aspekty reabilitatsii bol’nykh posle khirurgicheskogo lecheniia porokov serdtsa [Aspectos psicológicos da reabilitação de pacientes após o tratamento cirúrgico de defeitos cardíacos]. Kardiologiia. 20 (6): 45–51. OCLC 114137678. PMID 7392405. Arquivado desde o original em 2018-01-02.
Skumin, V. A. (1982). Nepusikhoticheskie narusheniia psikiki u bol’nykh s priobretennymi porokami serdtsa doi posle operatsii (obzor) [Transtornos mentais não psicóticos em pacientes com defeitos cardíacos adquiridos antes e depois da cirurgia (revisão)]. Zhurnal nevropatologii e psikhiatrii imeni S.S. Korsakova. 82: 130-5. OCLC 112979417. PMID 6758444. Arquivado desde o original em 2018-01-02.
Ruzza, Andrea. “Transtorno mental não psicótico após cirurgia de coração aberto” Archived 2015-10-04 at WebCite Asian Cardiovascular and Thoracic Annals (2013)
Hulzebos, EHJ; Smit Y; Helders PPJM; van Meeteren NLU (14 de novembro de 2012). “Fisioterapia pré-operatória para pacientes de cirurgia cardíaca eletiva”. Base de dados Cochrane de Revisões Sistemáticas (11). doi: 10.1002 / 14651858.CD010118.pub2. Recuperado em 27 de junho de 2013.
Arsenault, Kyle A; Yusuf, Arif M; Crystal, Eugene; Healey, Jeff S; Morillo, Carlos A; Nair, Girish M; Whitlock, Richard P (2013-01-31). Base de Dados Cochrane de Revisões Sistemáticas. John Wiley & Sons, Ltd. doi: 10.10